 内分泌系统疾病
内分泌系统疾病
 2021-08-19
2021-08-19
目前,全球约7亿人遭受慢性肾病困扰,其中中国慢性肾病患者超1亿人,居全球首位。当慢性肾病发展到终末期(也就是尿毒症),就需要进行肾脏替代治疗,包括血液透析、肾脏移植等。而原发性IgA肾病,是导致终末期肾病的主要原因之一。
近日,一款治疗原发性IgA肾病的新药Sparsentan在关键3期PROTECT研究中表现惊艳,达到了预先指定的中期主要疗效终点。
结果显示:治疗36周后,与对照组厄贝沙坦相比,Sparsentan治疗组患者的蛋白尿较基线平均减少了49.8%,降低幅度是对照组的3倍以上,达到统计学意义上的中期主要疗效终点。
根据中期分析结果,该药预计在明年上半年向美国递交新药申请(NDA)。
▌年轻患者的“噩梦”:IgA肾病
原发性IgA肾病是最常见的肾小球疾病,也是导致终末期肾病的主要原因之一。该病高发于青壮年,20~40岁患者占80%,使得这类人群过早的与尿毒症打交道。
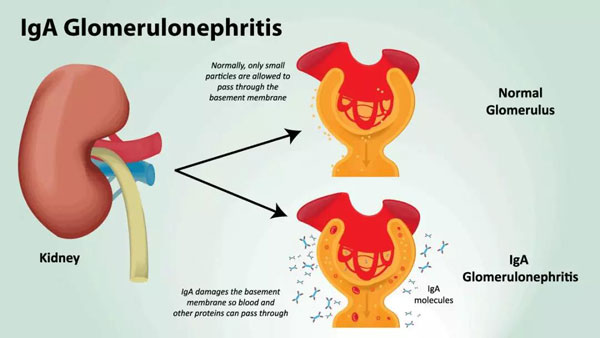
IgA肾病起病相对隐匿,症状不明显,主要特征是免疫球蛋白(IgA)在肾小球的沉积。其中,约1/3的患者会出现反复发作的肉眼/镜下血尿,或伴有不同程度的蛋白尿。
多数患者确诊时已到了中后期,错过最佳就诊时机。其中约50%的IgA肾病患者会在30年内发展为终末期肾病,需要肾透析或肾脏移植。不仅严重影响患者的生活质量,还给家庭带来沉重的治疗负担。
目前,IgA肾病发病机制仍未明确,临床也尚无获批的疗法,主要以支持性治疗为主,亟需更好的治疗方案。
此前,一种新型口服靶向释放制剂Nefecon向FDA递交新药申请(NDA),用于治疗原发性IgA肾病(IgAN)。
▌双重拮抗剂:Sparsentan
Sparsentan是一种双效内皮素-血管紧张素受体拮抗剂(DEARA),可双重阻断内皮素A型(ETA)和血管紧张素II 1型(AT1)受体,而厄贝沙坦属于血管紧张素II受体阻断药(ARB),仅选择性阻断AT1受体。
临床前数据表明:在慢性肾病中,阻断内皮素A型和血管紧张素II型通路可减少蛋白尿、保护足细胞并防止肾小球硬化和系膜细胞增殖。
在美国和欧洲,Sparsentan已被授予孤儿药资格,用于治疗IgA肾病和局灶节段性肾小球硬化(FSGS)。
▌蛋白尿平均减少50%,是标准疗法的3倍多
正在进行的PROTECT研究是迄今为止最大的IgAN干预研究之一。
这是一项全球性、随机、多中心、双盲、平行、主动对照的临床试验,评估400mg Sparsentan与300mg厄贝沙坦(Irbesartan)相比,在404名积极接受ACE或ARB治疗、但仍出现持续性蛋白尿的IgA肾病成年患者中的安全性和有效性。
这些患者按1:1的比例随机分配,接受每天口服一次的Sparsentan或厄贝沙坦治疗。
PROTECT研究方案规定在治疗36周后,对至少280名患者进行非盲中期分析,以评估主要疗效终点——第36周时蛋白尿(尿蛋白与肌酐比)较基线的变化。次要疗效终点包括开始随机治疗后58周和110周期间肾小球滤过率(eGFR)的变化率等。
中期分析的初步结果表明:
治疗36周后,接受Sparsentan的患者蛋白尿较基线平均减少49.8%,而厄贝沙坦治疗组患者的蛋白尿较基线平均减少15.1%。
而且,初步eGFR的数据显示,Sparsentan治疗2年后,具有潜在的临床意义上的疗效。目前,该项评估仍在继续研究中,结果预计将在2023年下半年公布。
在该研究中,Sparsentan总体耐受性良好,并与之前观察到的安全性特征一致。
IgAN肾病是导致终末期肾病的主要原因,而相较于当前的标准疗法,Sparsentan具有统计学上稳定且具有临床意义的蛋白尿减少,有望成为缓解IgA肾病进展的新方案。
此外,Sparsentan治疗局灶节段性肾小球硬化(FSGS)的关键第3期DUPLEX研究的结果将在今年第三季度更新数据。
2月,DUPLEX研究达到了其预先指定的中期FSGS蛋白尿终点(FPRE)部分缓解,具有统计学意义。FPRE定义为尿蛋白与肌酐比(UP/C)≤1.5g/g且UP/C比基线降低40%以上。
结果显示:治疗36周后,接受Sparsentan的患者达到FPRE缓解的比例是对照组的两倍多,Sparsentan组为42%,而厄贝沙坦组仅为26%。
目前,Sparsentan用于治疗局灶节段性肾小球硬化(FSGS)的关键3期DUPLEX研究和用于治疗IgAN的关键3期PROTECT研究均在进行中,且在中期分析中达到主要终点。
如果这两项适应症均获得批准,Sparsentan有望成为首个治疗FSGS和IgAN的药物。
好医友提醒:
慢性肾病的早期诊断和治疗至关重要,不仅要多注意观察自己尿液的变化情况,如颜色、泡沫变化、尿量等;还需关注全身水肿情况,平时注意合理作息、饮食规律以及适当锻炼等,帮助预防肾病。