 医学资讯
医学资讯
 2021-08-27
2021-08-27
HIV感染的皮肤表现
90%的HIV感染者或艾滋病患者在病程中发生皮肤黏膜病变,可表现为感染性皮损、非感染性皮损和皮肤肿瘤。
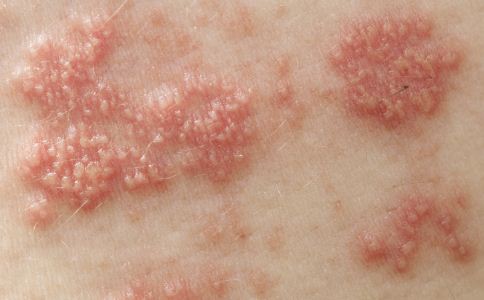
1.非感染性皮肤损害
皮损多形性 ,可类似于脂溢性皮炎、鱼鳞病、毛发红糠疹、银屑病等,但通常病情更为严重。此外还可出现特应性皮炎、光敏性皮炎、玫瑰糠疹、荨麻疹、多形红斑及痤疮样皮损。
2.感染性皮肤损害
表现为各种病原微生物的感染,但病情较一般患者严重。
(1)带状疱疹:累及范围常较大,可出现水疱、大疱、血疱,疼痛剧烈,极易继发细菌感染,可引起脑炎、肺炎,甚至死亡。
(2)单纯疱疹:常复发频繁,皮损分布呈局限性或播散性,表现为持续性口腔、生殖器、肛周重度疱疹,可长期不愈并形成深溃疡。
(3)疣:可表现为寻常疣、扁平疣、传染性软疣(图28-10A)等,男性同性恋患者的肛周、直肠部常有尖锐湿疣。
(4)真菌感染:鹅口疮是免疫缺陷最早出现的症状(图28 10B) ,此外常出现较严重的浅表真菌感染(如泛发性体股癣、手足癣和多发性甲癣等),有时表现不典型,需做真菌镜检和培养;10%~13%艾滋病患者可发生隐球菌感染,常表现为疱疹样皮损,中枢神经系统易受累。
(5)细菌感染:表现为毛囊炎、多发性皮肤脓肿或疖。
3.皮肤肿瘤
(1)卡波西肉瘤( Kaposi sarcoma):常见于鼻尖、口腔黏膜、躯干、四肢等处;皮损开始为粉红色斑疹,长轴与皮纹方向一致,以后颜色变暗,形成淡紫色或棕色的斑疹或斑块,最后变为出血性皮损和结节(图28-10C)。
(2)淋巴瘤:皮损无特异性,可为丘疹或结节,诊断主要依靠病理检查。
(3)恶性黑色素瘤:中老年人多发,一般可以较早出现转移。
(4)鳞状细胞癌:艾滋病患者发生的鳞状细胞癌进展较快,病变可侵及结缔组织软骨和骨膜,或转移到附近的淋巴结、内脏。
实验室检查

本病诊断主要依靠病史(同性恋史、多性伴史、静脉药瘾史、接受输血或血制品史等)、临床表现及实验室检查来确立,其中以后者最为重要,包括HIV检测患者免疫功能检测及相关病原微生物检测等。
1.HIV检测
包括病毒分离培养、抗体检测、抗原检测、病毒核酸检测、病毒载量检测。我国现阶段HIV实验室检测主要为HIV抗体检测,在HIV抗体初筛试验阳性后再做确证试验,确证试验阳性者才能确定为HIV感染。HIV 抗体初筛试验包括酶联免疫吸附试验、凝胶颗粒凝集试验、免疫荧光法、免疫酶法、乳胶凝集试验等;HIV抗体确证试验采用蛋白印迹法。
2.免疫缺陷的实验室检查
(1)外周血淋巴细胞计数:作为HIV感染病情进展的衡量标志之一,并按计数结果分为3组:≥2x10*9/L;(1 -2)x10*9/L;<1x10*9/L。
(2)CD4*T淋巴细胞计数:血液中CD4*细胞测定是衡量机体免疫功能的一个重要指标,根据CD4*细胞数目将HIV感染分为3组:≥0.5x10*9/L;0.2~0. 5x10*9/L; <0.2x10*9/L。
(3) CD4*/CD8*T淋巴细胞比值<1,主要由CD4*T淋巴细胞减少所致。
(4)β2微球蛋白测定:艾滋病患者明显增高。
3.条件致病菌感染的病原微生物检查
几乎每例艾滋病患者都至少有一种条件致病菌感染,应根据临床表现进行相应的病原微生物检查。
诊断标准
1.急性HIV感染受检血清初筛试验阳性,确证试验阳性者。
2.艾滋病确诊患者
(1) HIV抗体阳性,又具有下述任何一项者,可确诊为艾滋病患者:
1)近期内(3~6个月)体重减轻10%以上,且持续发热达38°C超过1个月以上;
2)近期内(3 ~6个月)体重减轻10%以上,且持续腹泻(每天3~5次)超过1个月以上;
3)卡氏肺囊虫肺炎;
4)卡波西肉瘤;
5)明显的真菌或其他条件致病菌感染。
(2)若HIV抗体阳性者体重减轻、发热、腹泻症状接近上述第一项标准,且具有以下任何一项时,可为实验确诊艾滋病患者:
1) CD4*/CD8*淋巴细胞计数比值<1 ,CD4*T淋巴细胞计数下降;
2)全身淋巴结肿大;
3)明显的中枢神经系统占位性病变的症状和体征,出现痴呆、辨别能力丧失或运动神经功能障碍。
治疗
本病目前尚无特效疗法。常用治疗方法有:
1.抗HIV治疗
阻止HIV在体内复制、繁殖。
(1)核苷类反转录酶抑制剂:包括叠氮胸苷( azidohymidine)、地丹诺辛( didanosine)、扎西他滨( zalcitabine)等。
(2)蛋白酶抑制剂:如沙奎那韦( saquinavir)、英地那韦( indinavir)、瑞托那韦( rionavir)等。
(3)非核苷类反转录酶抑制剂:如奈韦拉平( nevirapine)、地拉韦定( delavirdine)等。1996年何大一提出“鸡尾酒”式混合疗法,也称高效抗反转录病毒治疗法(highlyactivean-tretroviral therapy ,HAART) ,即采用蛋白酶抑制剂与反转录酶抑制剂联合治疗,取得了良好疗效。目前基本倾向联合用药,联合治疗药物选择的标准:①经证实有效;②协同作用;③无交叉耐受;④无蓄积毒性;⑤应用实用性。
2.免疫调节治疗

可用α-干扰素、白细胞介素2静脉用人血丙种免疫球蛋白、粒细胞-巨噬细胞集落刺激因子及粒细胞集落刺激因子等。
3.机会性感染的治疗
针对病原微生物采用相应敏感药物进行治疗。
4.卡泊西肉瘤的治疗
皮损内注射长春新碱、放射治疗和联合化疗。
5.中医药治疗
近年来发现多 种中药对HIV有抑制作用,如紫花地丁、甘草素、天花粉蛋白等;人参、当归、女贞子等能够提高机体的免疫功能,可随症加减,以减轻临床症状,提高患者的生存质量。
预防
好医友表示艾滋病目前还不能治愈,疫苗研究尚未成功,因此预防的关键在于改变高危行为。
1.普及艾滋病的预防知识。
2.确保安全的血液供应,防止经血液制品传播HIV。
3.禁止静脉药瘾者共用注射器、针头。
4.HIV感染的女性应避免妊娠,所生婴儿应避免母乳喂养。
5.提倡安全性行为,推广使用避孕套,避免肛交。
6.防止医源性感染,应用一次性注射器,严格消毒制度。