 医学资讯
医学资讯
 2020-12-16
2020-12-16
膀胱癌是全球第十大常见恶性肿瘤,2018年中国新发膀胱癌患者82270例,发病率为5.8/10万。其中,非肌层浸润性膀胱癌(NMIBC)占大多数,总体预后较为乐观,即使高危患者10年肿瘤特异性生存率也可达到70%~85%,但NMIBC的5年复发率高达31%~78%,给患者和社会带来了沉重的经济负担。

NMIBC 的生物学行为和表现
在生物学行为和临床表现上,高危NMIBC是一种异质性较强的肿瘤,不论是复发(31%~78%)抑或进展(0.8%~45%)的风险均存在较大变异度,这在一定程度上解释了既往T1期高危NMIBC临床研究中不同队列的临床治疗结果差异性较大。T1期NMIBC患者确诊后的5年死亡率达10~34%,因此这类肿瘤具有侵袭性并威胁患者生命。究其原因:其一,诊断因素,进行经尿道膀胱电切术(TURBT)或病理活检时,术者没有切到膀胱固有肌层,病灶体积过小或肿瘤基底烧灼导致病理诊断准确性受到影响等,以上因素导致T2期患者被低估,而误判为T1期患者进行治疗和预后分析;其二,肿瘤生物学因素,侵袭性的病灶难以完全切除,进而出现疾病进展。
T1期膀胱癌治疗上最具挑战之处在于如何及时、准确地辨别及区分卡介苗(BCG)治疗期间可能出现复发和进展的患者,以及什么样的患者可以从早期根治性膀胱切除术中获益。尽管已有基于膀胱黏膜肌层浸润性情况的亚分期预后模型(如T1a/T1b/T1c),但这些模型并未在临床中广泛使用。对于具有侵袭倾向的T1期膀胱癌(例如二次电切时仍有T1期肿瘤,肿瘤脉管浸润,尿路上皮癌特殊组织学变异)需尽早进行膀胱癌根治性切除术。
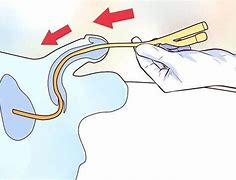
高危NMIBC在TURBT术后首选BCG进行膀胱灌注治疗。欧洲泌尿外科学会(EAU)指南,推荐进行1~3年BCG的膀胱维持灌注治疗。美国泌尿外科学会(AUA)指南,推荐Ta高级别、T1和Cis患者,进行BCG膀胱维持灌注治疗。临床中T1LG的NMIBC较为少见,由于各指南的标准不一,患者的肿瘤情况亦不相同。因此,在临床实践中,需要手术医生和病理医生进一步探讨。高危NMIBC患者在BCG治疗期间出现肿瘤复发,是患者进展可能性较大的标志,具有重要的临床指示作用。
BCG是高危NMIBC的标准治疗
1976年,膀胱内灌注BCG首次被证实是治疗NMIBC的有效手段。直至今日,BCG依旧是中高危NMIBC辅助治疗的首选方式。虽然研究表明,多种膀胱内灌注治疗的药物均可降低NMIBC复发率。但在T1期高级别的NMIBC患者中,BCG的疗效尤为突出,优于阿霉素、丝裂霉素C等化疗药物。BCG治疗的亮点在于不但可以降低膀胱肿瘤的复发率,还可以降低肿瘤进展至肌层浸润性膀胱癌(MIBC)的风险。
T1期NMIBC的治疗:根治性切除远远不够
对于保留膀胱失败的NMIBC患者,根治性的膀胱切除术的地位现已明确。然而,对于新诊断的T1HG(T1期高级别),立即(经尿道膀胱肿瘤电切术TURBT之后)或早期(Re-TURBT之后)行根治性膀胱切除术的例数近年有所增加。根据SEER-Medicare数据库的数据显示,早年接受手术的T1HG的患者仅4.7%。近十年,T1期膀胱癌患者接受根治性切除术的比例,从1998~2000年的5.5%,上升至2010~2012年的9.9%。2010年发表的一项多中心的大型研究,纳入了1136例T1HG膀胱癌进行手术治疗的患者,尽管并不知晓患者从诊断至手术的时间,但结果显示33.4%的患者发现非器官局限性疾病,49.7%的患者进展至MIBC,16.2%的患者出现淋巴结转移。在中位48个月的随访时间中,35.5%的患者死于膀胱癌转移,提示患者预后不佳可能与肿瘤分期被低估,以及对病灶的侵袭性特点没有更进一步干预有关。

基于T1期患者疾病风险被普遍低估这一事实,早期根治性膀胱切除术可能较BCG灌注带来更大的生存获益。不论是AUA还是EAU均建议对极高风险特征(如组织学变异、淋巴脉管侵犯,尿路上皮癌的特殊变异类型等)的T1HG患者进行早期根治性膀胱切除手术。
BCG难治和无反应患者的新型药物探索
BCG在使用过程中亦存在着挑战,主要包括三个方面:第一,BCG短缺,由于制造和供应商有限,近几年国外普遍存在膀胱内灌注BCG治疗短缺的问题。而国内一二线城市三甲医院BCG的使用尚不普及,医生的应用经验较为有限,且患者治疗费用较高;第二,BCG作为减毒活菌剂,有非特异性的不良反应,患者因副作用拒绝使用或无法坚持使用BCG;第三,BCG治疗失败或治疗无反应。
可喜的是,近几年BCG难治和无反应患者已经成为NMIBC药物研发的热点人群,开展了一系列研究探索。
好医友总结
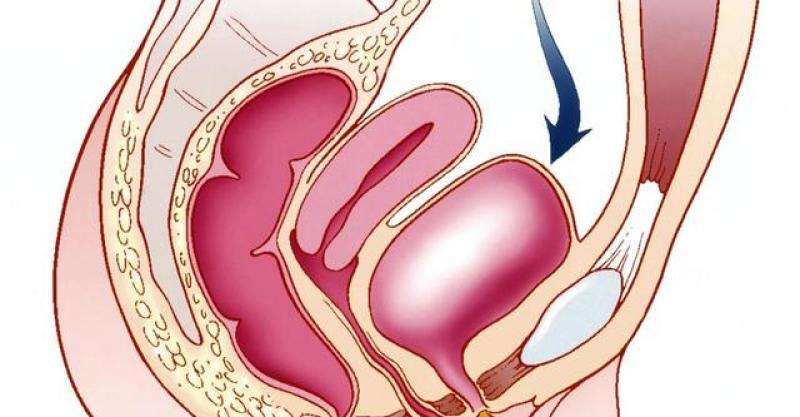
膀胱癌的发生发展是多因素、多步骤、多阶段的病理变化过程,NMIBC约占所有膀胱癌的70%~80%, 经尿道膀胱肿瘤电切术(TURBT)是治疗NMIBC最主要的手段,但术后复发率高。临床中,根据NMIBC患者的疾病风险等级会推荐进行膀胱内灌注化疗或BCG治疗。灌注化疗药物存在局限性,仅可降低患者的复发风险。与之相比,BCG拥有更多优势,包括确凿的循证医学证据(BCG治疗可同时降低复发和进展风险)和可用于治疗CIS等。但BCG同样面临着短缺、耐药、复发、无反应和不可耐受的问题,在临床实践中亟需其他的治疗方案。
近年来,免疫检查点抑制剂和新型膀胱灌注药物在BCG治疗无反应的高危NMIBC病人中进行了诸多探索,表现出了较有前景的结果,其中免疫检查点抑制剂已经获得国际指南的推荐。当前,高危NMIBC的复发风险依然较高,未来随着医疗技术的进步,希望能有更有效的药物出现,进一步降低NMIBC的复发率和进展率,并有可能保留住患者的膀胱,使其避免膀胱摘除。